

特邀三位讨论专家,他们是来自:中国人民解放军联勤保障部队第九八九医院王长松教授;信阳市中心医院杨长俊教授;商丘市第一人民医院张玉文教授。

专题一 中国非小细胞肺癌分子病理检测临床实践指南解读
来自河南省肿瘤医院马杰教授为我们带来中国非小细胞肺癌分子病理检测临床实践指南解读。
随着少见基因异常的不断发现以及靶向药物获得性耐药机制的完善,临床对基因检测的内涵提出来了更多的需求。
免疫治疗尤其是抗PD-1/PD-L1抑制剂的发展也显著改善了部分NSCLC患者预后,如何筛选免疫治疗潜在获益人群成为新的挑战。
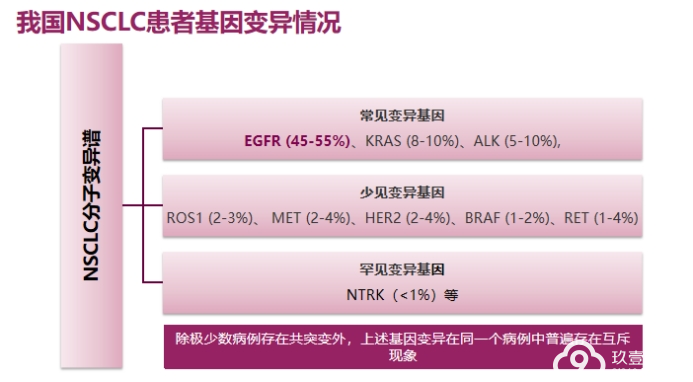
我国肺腺癌患者常见基因异常谱系与西方人群存在较大差异,选择准确、快速、恰当的检测方法,才能全面筛选出靶向药物的目标人群。
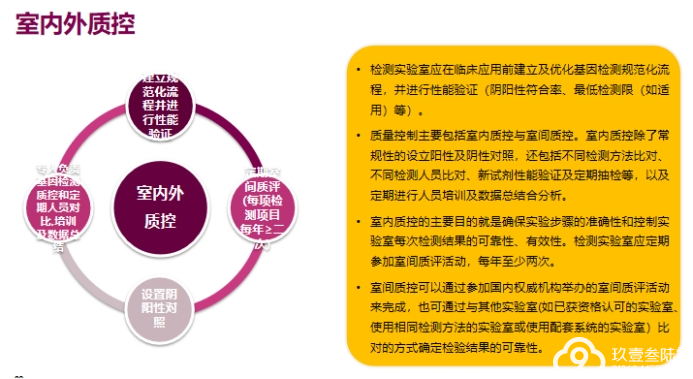
检测的标准化可提升检测结果的准确性,使患者更大程度上获益
二、我国NSCLC患者基因变异情况
TMB一般指特定肿瘤基因组区域内每兆碱基对(Mb)中体细胞非同义突变的个数。
对拟实施抗PD-1/PD-L1 免疫治疗的NSCLC 患者,可选择进行TMB检测:
部分临床研究表明,肿瘤组织或血液中TMB水平与免疫治疗疗效存在相关性;尽管未达成广泛共识,在临床实践中,肿瘤医师在实施免疫治疗前,TMB水平被作为重要参考指标之一。
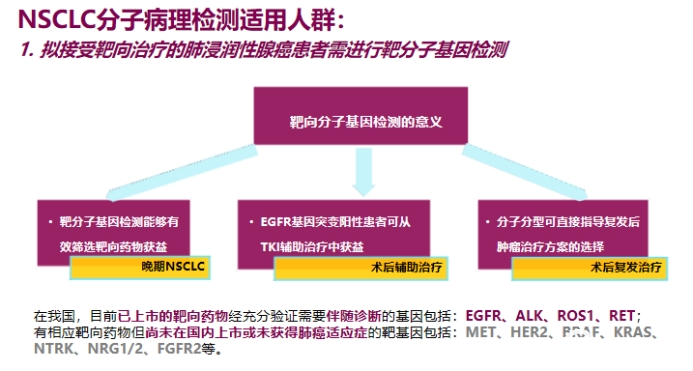
三、分子病理检测的适用人群
1.拟接受靶向治疗的肺浸润性腺癌 (或包括含腺癌成分的NSCLC) 患者需进行靶分子基因检测。
2.经活检组织病理学证实为非腺性的晚期NSCLC患者可推荐进行靶分子基因检测。
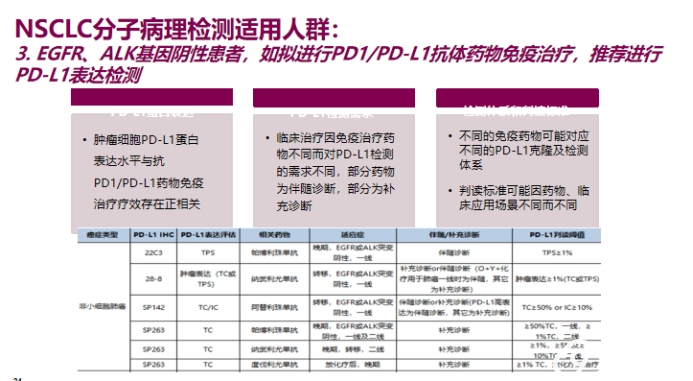
3.所有EGFR、ALK基因变异阴性晚期NSCLC 患者,如拟进行PD1/PD-L1抗体药物免疫治疗,推荐进行PD-L1表达检测。

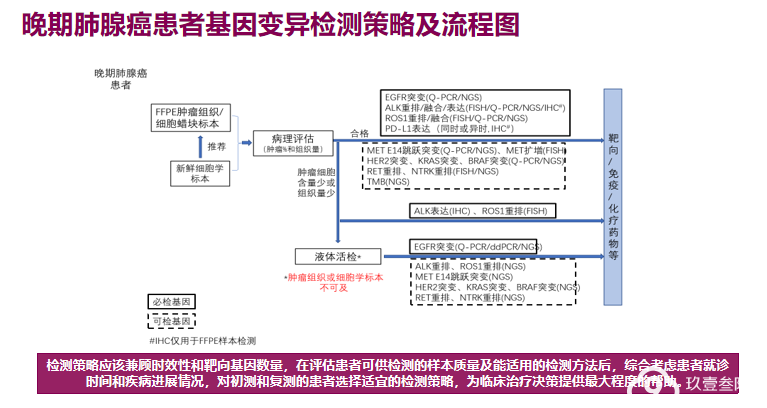
因活检标本组织小,组织中肿瘤细胞含量相对少,因此,合理化及最大化使用该活检组织获得明确病理组织类型诊断及完成靶分子基因检测尤为重要,主要根据以下三点来选择最佳的分子病理检测方法。


临床常见送检标本类型
肿瘤组织:
优先使用肿瘤组织标本进行基因检测;
对于手术标本,优先选取肿瘤细胞比例较高的标本进行基因检测;
若肿瘤细胞比例较低,可通过富集,以保证检测结果的准确可靠。
细胞学标本:
包括胸水、经皮肺穿活检、支气管内超声引导细针穿刺活检(EBUS FNA)、痰和肺泡灌洗液;
需制作成石蜡包埋标本,进行肿瘤细胞比例评估,满足检测要求后可进行检测。
血液/脑脊液检测
少数客观上不能获得组织或细胞学标本的晚期肺癌患者,推荐血液检测;
部分晚期发生脑膜转移的NSCLC患者,脑脊液对颅内肿瘤ctDNA具有富集作用,可通过腰椎穿刺获取脑脊液进行相关基因检测;
血液和脑脊液中的ctDNA含量很低,其基因检测具有较高的特异性,但灵敏性较差。
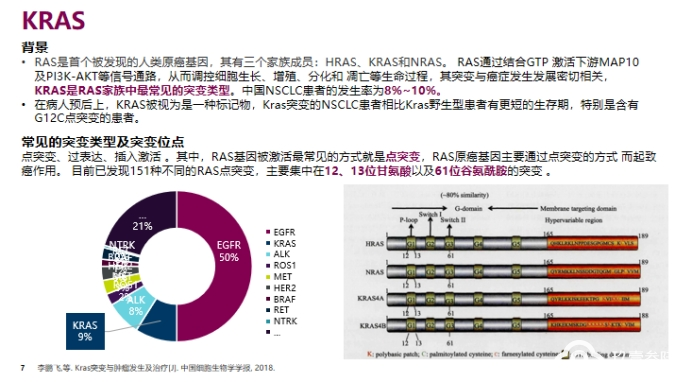
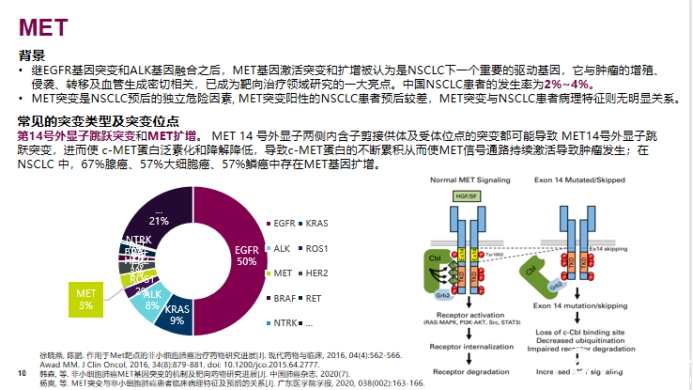
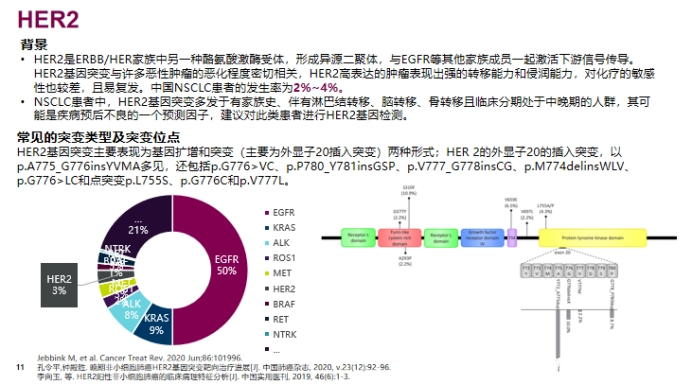
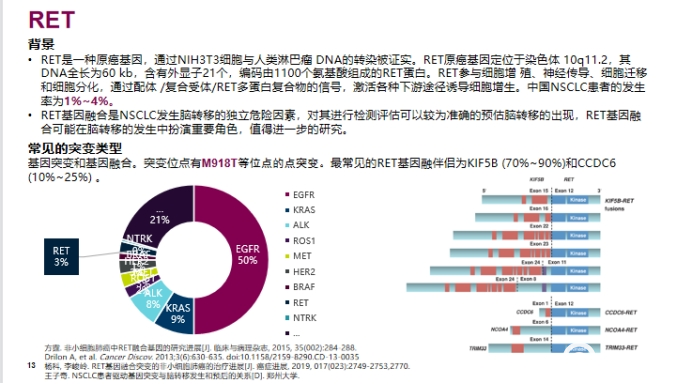
NSCLC 常见靶分子基因变异
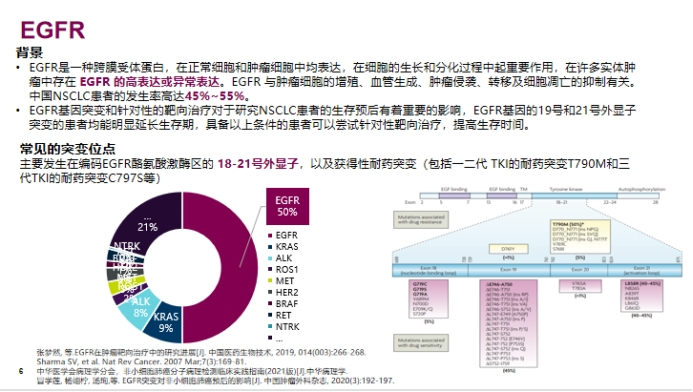
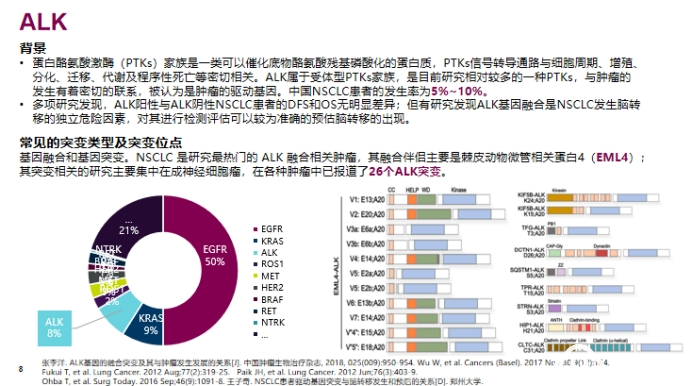
EGFR


ALK


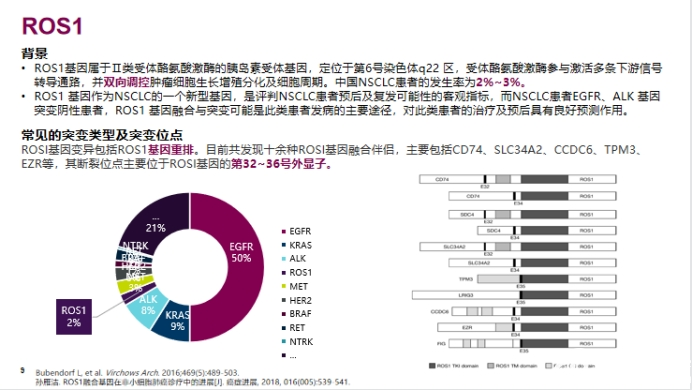
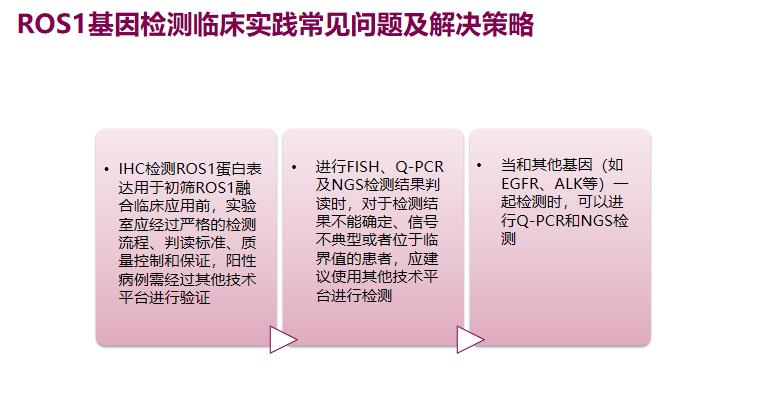
图片FISH检测是检测ROS1重排的“金标准”
PD-L1 表达检测


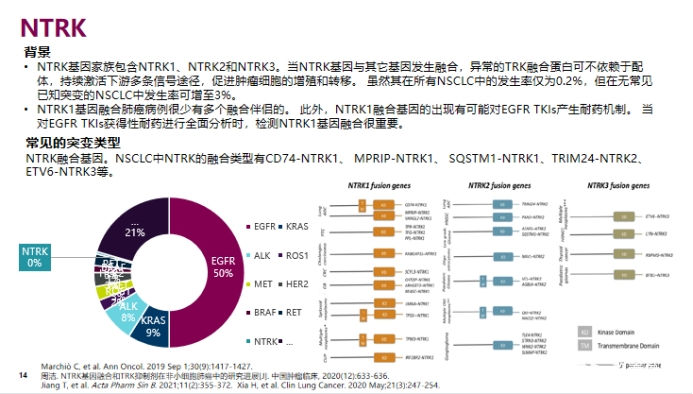
NTRK





专题二 非小细胞肺癌液态活检新进展
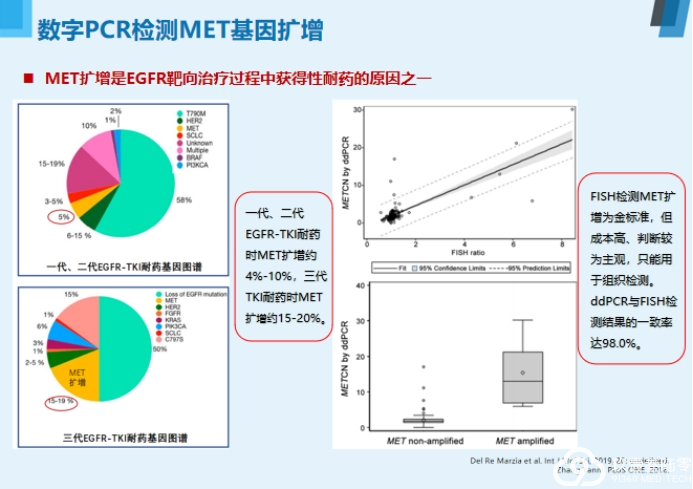
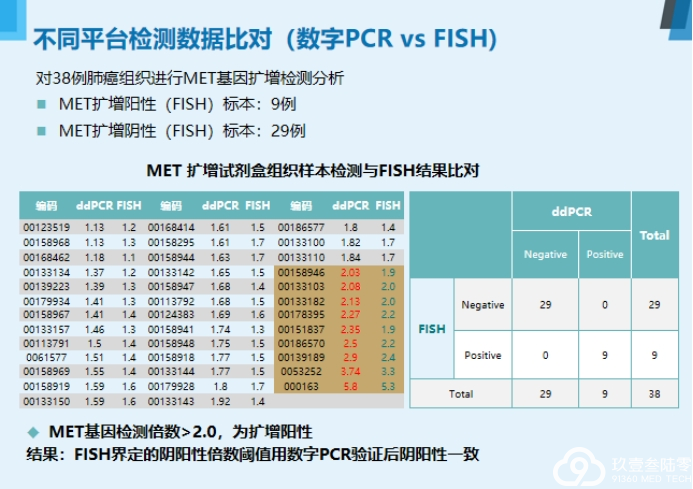
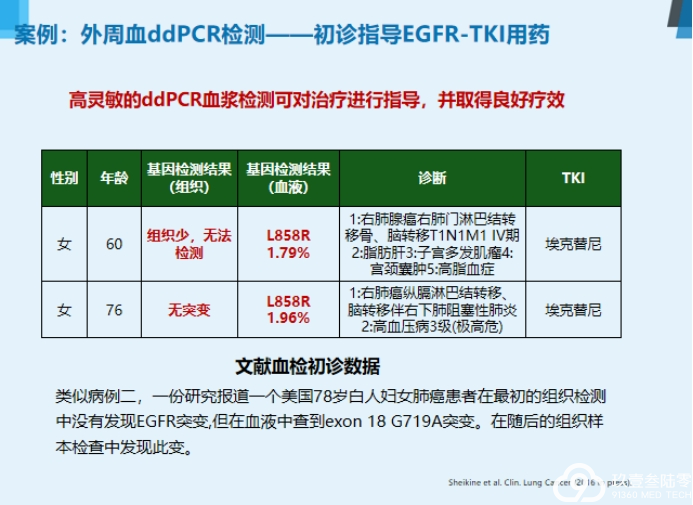
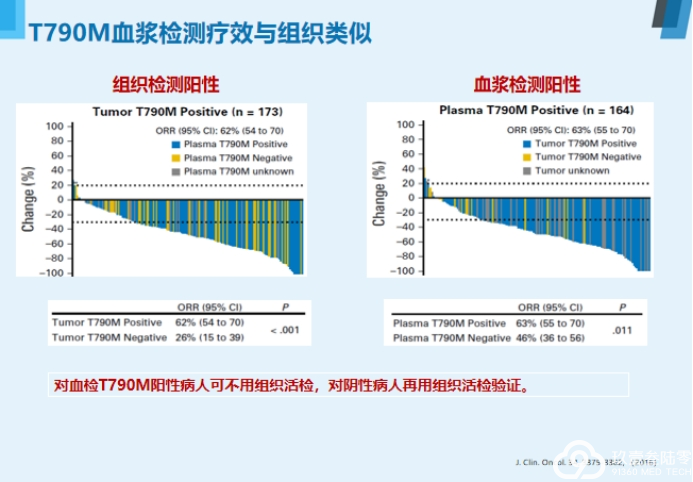
来自河南省肿瘤医院魏冰教授为我们带来非小细胞肺癌液体活检新进展——数字PCR的在肺癌诊疗中的应用。

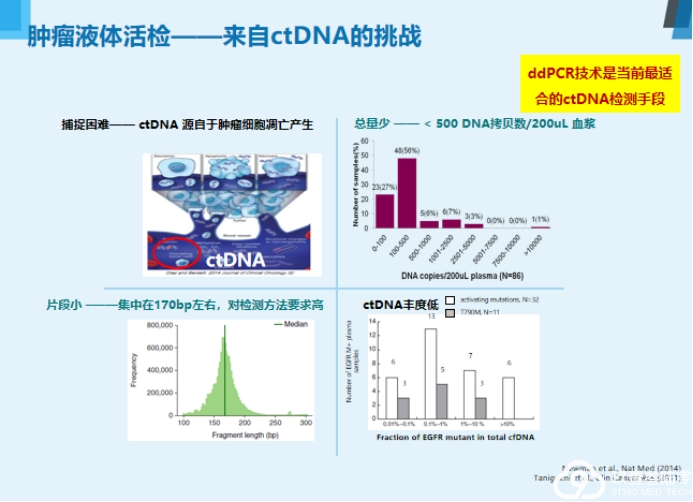
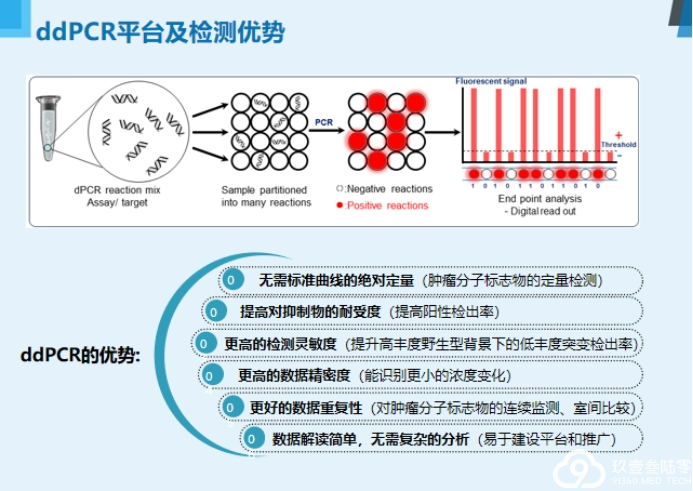
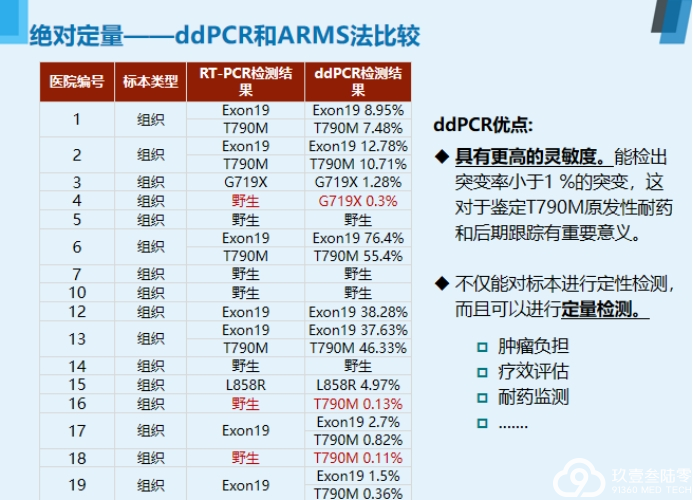
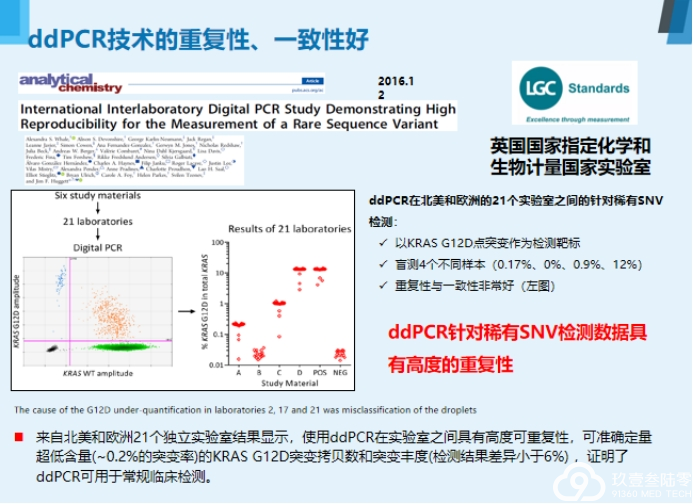
液体活检
基于血液的液体活检是目前最主要的研究方向,主要检测血液中游离的循环肿瘤DNA、循环肿瘤细胞和外泌体。
液体活检四大优势:
无创检测活检补充克服异质性实时监测
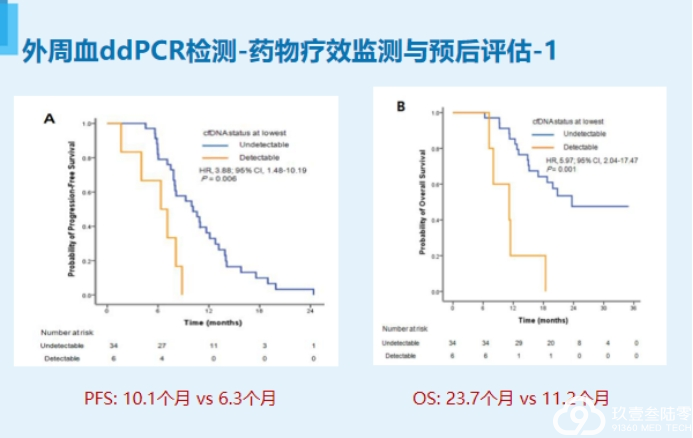
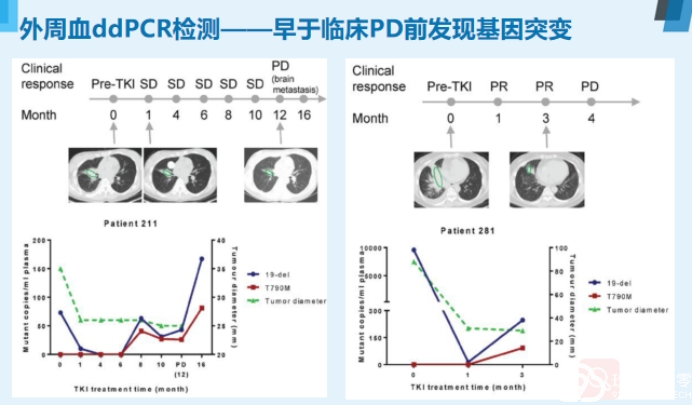
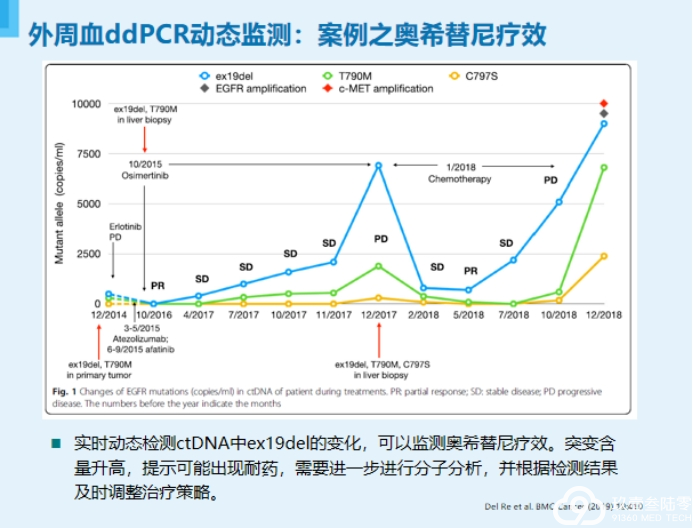
欣赏完精彩的专题分享,下面就要进入病例分享啦!来自:商丘市第一人民医院王延教授为我们带来一例NSCLC脑转移病例分享。

患者 女 51岁
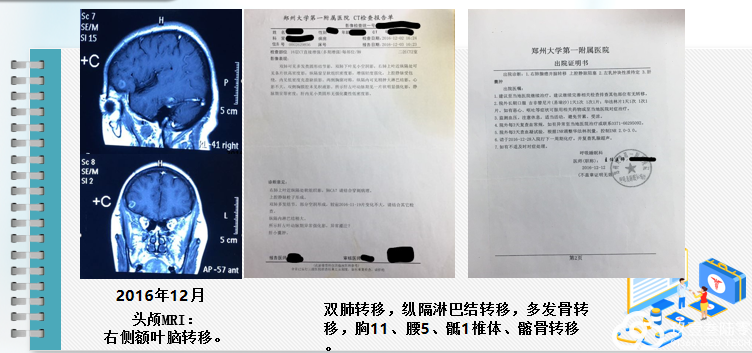
2016年12月14日首次入我院
主诉:面部浮肿,胸闷2月,确诊肺癌7天,一周期化疗后
现病史:郑大一附院CT发现右上肺占位、多发转移,肺穿刺诊断为右肺腺癌,IV期,脑转移,肺转移,纵隔转移,多发骨转移,胸11、腰5、骶1椎体、髂骨转移。培美曲塞化疗一周期,并口服易瑞沙,因口腔溃疡,恶心呕吐来我院。
既往史:否认“高血压”、“冠心病”等慢性病史。无“结核”、“肝炎”等传染病史及密切接触史。
家族史:家族中无肿瘤病史。
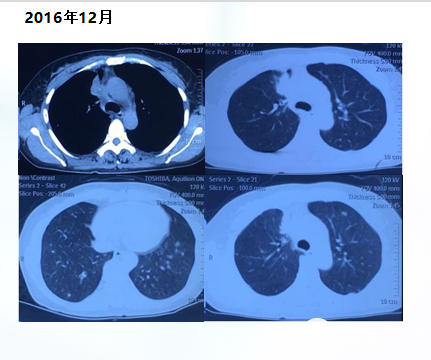
基因检测结果:EGFR基因19号外显子突变
诊断: 右上肺腺癌 cT2N3M1 IV期 EGFR 19突变
脑转移,双肺转移,纵隔淋巴结转移,多发骨转移,胸11、腰5、骶1椎体、髂骨转移
治疗方案:
2016年12月05日开始
吉非替尼250mg,qd,po
唑来膦酸4mg q28天
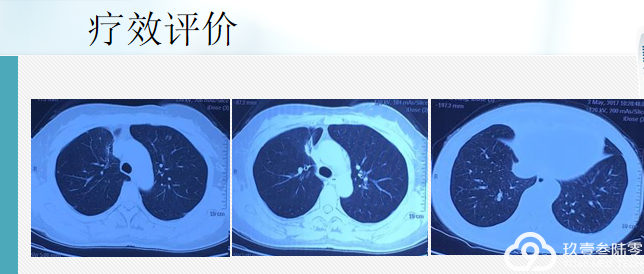
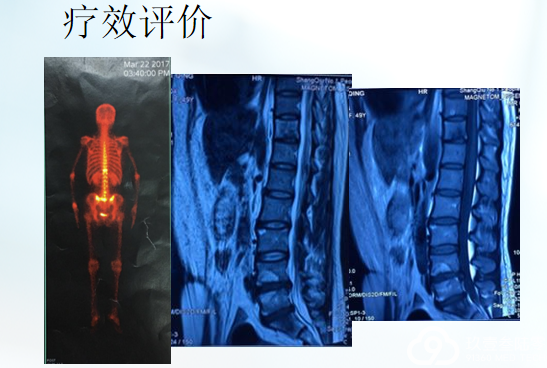
治疗相关毒副反应:无明显不良反应
患者咳嗽、右侧胸痛症状消失
生活质量明显改善
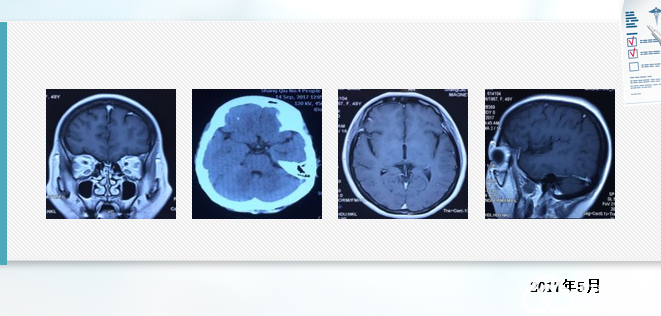
2018年5月16日,确诊腺癌18个月,出现头疼,纳差,呕吐10天,大小便失禁1天,再次入院,查体意识模糊、嗜睡状态,四肢机体不能配合。
经治疗17个月后,脑转移加重,疾病进展,考虑耐药。
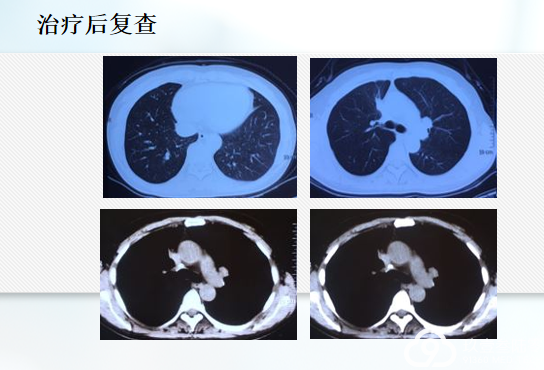
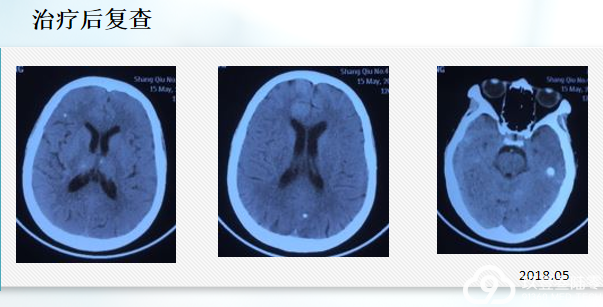

p右上肺腺癌 cT2N3M1 IV期 EGFR突变型
脑部多发结节,脑转移
双肺、骨转移靶向治疗17个月后进展
T790M阳性
2018年5月22日 口服奥希替尼 80mg qd降颅压,应用激素及对症支持治疗 唑来膦酸 4mg q28天
2018年5月22日,服药第二天,神志转轻、呕吐停止,头疼明显减轻,能进食,第三天可下床活动。
2018年6月1日出院。
由于经济原因,患者于2018年7月22日自行停药。停药30天后,出现头痛,走路不稳,改为口服安罗替尼进行治疗,服药两周无效,停止服用安罗替尼。
2018年9月8日,因反应迟钝4月余,加重1月,不能行走15天再次入院。由于疾病进展,患者停药50天后,于2018年9月11日继续服用奥希替尼进行治疗。

驱动基因阳性的晚期肺癌患者,一线选择靶向药物治疗可以延长患者无疾病进展时间靶向药物治疗后,不良反应轻,病人耐受性好
患者耐药后争取二次活检,泰瑞沙对T790M 阳性的患者疗效显著
奥希替尼对脑转移病灶治疗效果好
王贝教授为我们分享了一例肺腺癌EGFR突变脑部多发结节,并办脑转移、骨转移的病例,患者后续使用奥希替尼疗效较好。
本病例专家讨论要点
对此病例有何看法与建议?
专家讨论概要
此患者第一次治疗后出现耐药,进行外周血检测,如有组织进行组织检测准确性可能更高,T790M患者建议先进行化疗后续进行检测,再确定下一步解决方案。
来自河南省肿瘤医院高歌教授为我们带来ALK阳性非小细胞肺癌 病例分享。

患者 女 26岁
2015-06 以“发现肺、右乳占位半月余”为主诉住院
2015-06-15 在我院行CT示:
肝胃间、纵膈内及两肺门多发肿大淋巴结,邻近食管及胸主动脉受侵可能。
右乳外下象限皮肤不规则增厚,建议结合临床。
左侧胸膜不规则增厚,考虑转移。
两肺及两侧叶间胸膜多发结节,考虑转移。
所示肝脏多发转移瘤。
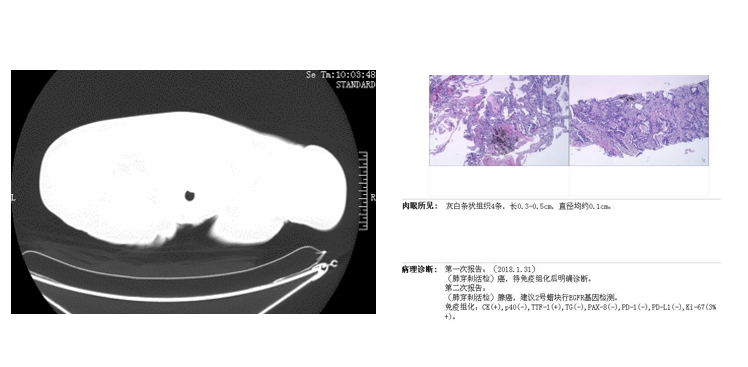
2015-6-18 我院对外院病理会诊:
(乳腺)腺癌,结合免疫组化考虑肺来源可能性大。
免疫组化结果:PR (-),ER(-),P53(10%+)、CK5/6(-)、AE1/AE3(+)、Vimentin(部分+)、TTF-1(+)、CD56(-)、CgA(-)、CK7(+)、P40(-)、P63(-)、Mammglobin(-)、GCDFP-15(-)、Napsin A(+)
诊断:肺腺癌乳腺、眼球、肝脏、胰腺、阴道多发转移(Ⅳ期)
建议患者完善组织学相关基因检测。
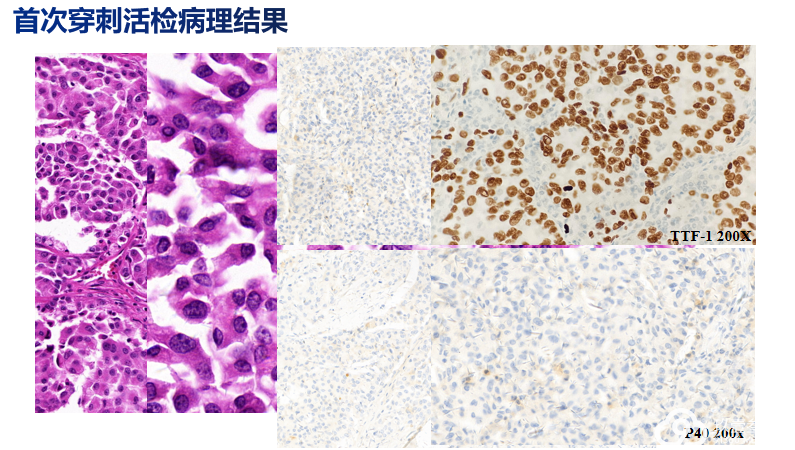
(左颈淋巴结穿刺)低分化腺癌浸润/转移,结合免疫组化标记提示肺来源可能性大。
免疫组化:CK+,LCA-,CK7+,TTF-1+,NapsinA+,CK5/6小灶+,P40-,Villin-,SyN-,CD56-,Ki-67 +30%
利用石蜡组织进行相关基因检测
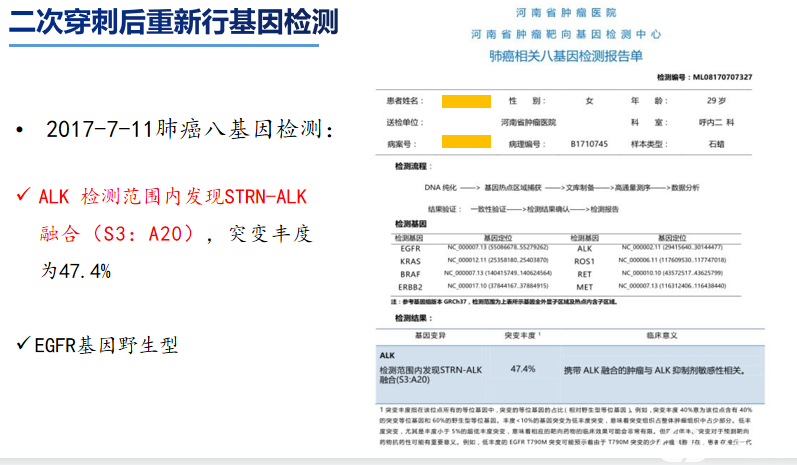
2019.03.14 改用口服AP26113(布加替尼),随诊显示病情评估PD。
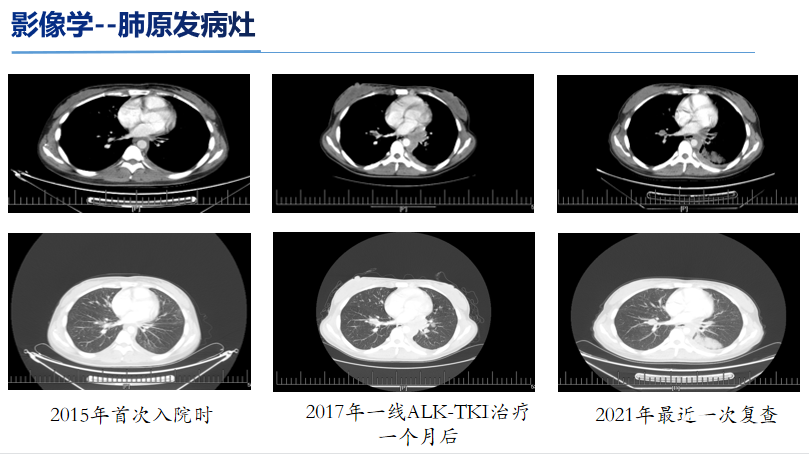

来自:郑州大学第一附属医院陈瑞英教授为我们带来NSCLC精准诊疗病例。

患者 女 55岁
体检发现左肺结节3月余
3月前,体检时发现左肺结节,未处理。
半月前,外院PET-CT检查,疑肺癌,来我院治疗。
“高血压”2年余,口服“苯磺酸氨氯地平片5mg,qd”
1年前行“内痔切除术”,3月前行“甲状腺癌根治术”。
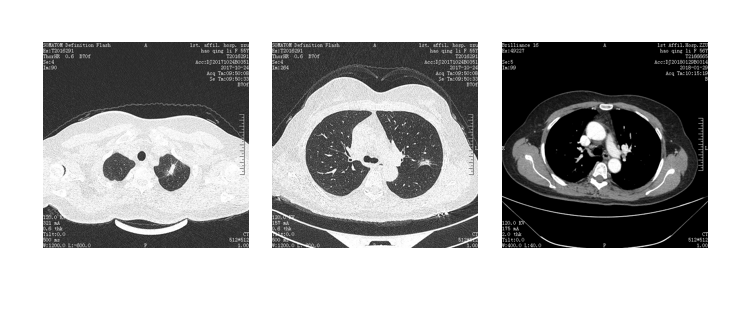
术中探查:胸腔无胸腔积液,左肺上叶尖段可见一直径约2.5cm质硬结节,后段可见一直径约2cm质韧结节,邻近脏层胸膜皱缩
支气管旁、隆突下、主肺动脉窗可见多枚黑色质软淋巴结
A-V-B顺序切除左肺上叶,常规清扫纵膈淋巴结
手术顺利。
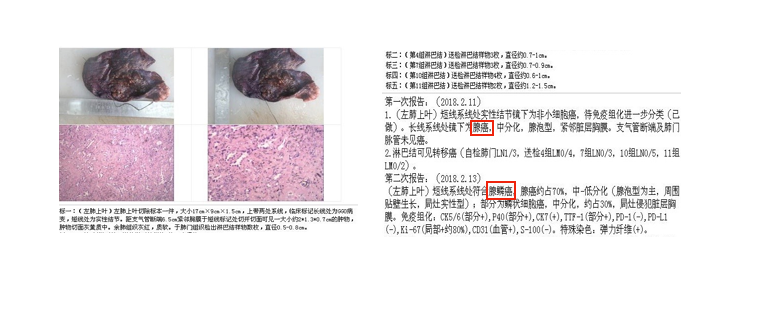

左肺上叶后段腺鳞癌T2aN0-1M0(IB-IIB)
左肺上叶尖段腺癌T1bN0-1M0(IA2-IIB)
甲状腺癌根治术后
内痔切除术后
高血压病
2018年3、4、5、6月接受洛铂+培美曲塞化疗,共四周期
2018年7月10日右侧腰背部疼痛
2018年8月9日CT提示右侧肾上腺转移
2018年8月15日口服吉非替尼,1月后病变缩小
2018年11月18日,靶向治疗,追加体部转移灶放疗46.2Gy(5周)v
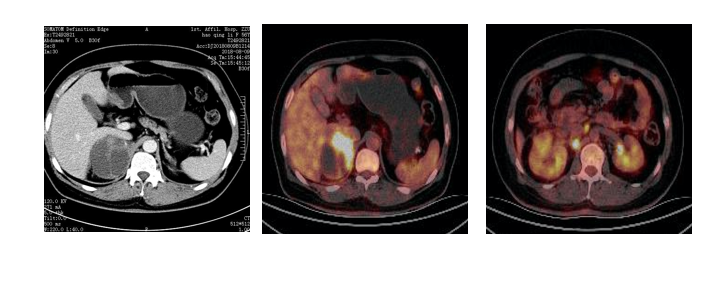
目前治疗吉非替尼250mg qd po,克唑替尼250mg qd po
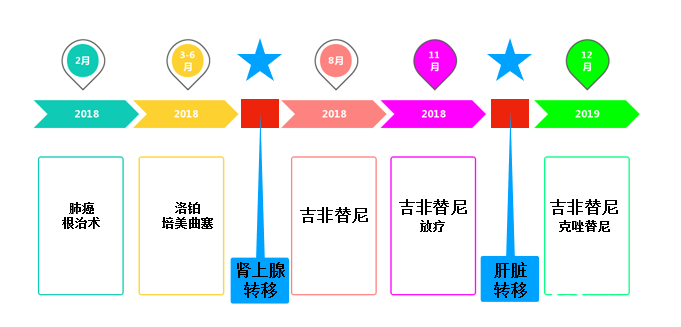
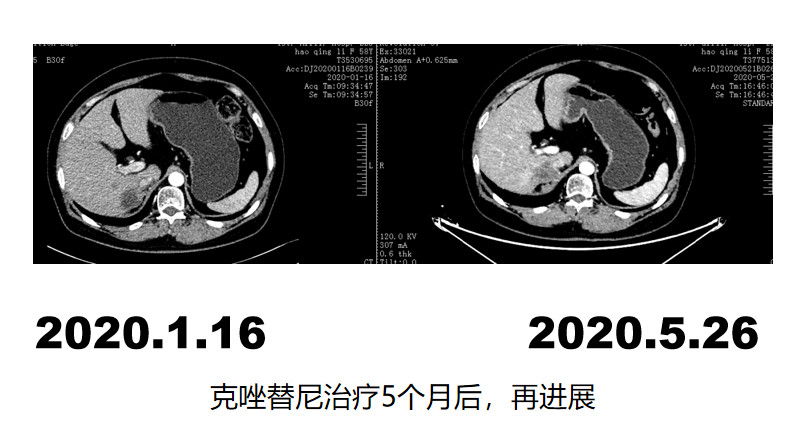

住院期间因严重贫血、意外摔伤性肱骨骨折并手术治疗、肝内感染等导致一般状况变差,PS评分=2,遂给予介入下肝脏局部灌注化疗一次,术后并发骨髓移植、肾功能损害,11天后去世。
陈瑞英教授为我们分享了一例左肺上叶后段腺鳞癌,左肺上叶尖段腺癌伴有高血压病史的病例,患者病情较为复杂,患者愈后较差。
本病例专家讨论要点
分子遗传学手段对于判断双原发转移是否有帮助?
专家讨论概要
肺多原发对于临床而言较为重要,从治疗的角度此患者可选择EGFR TKI药物,可选择三代TKI,遗传学判断较有帮助,多原发与转移临床有自己的判读。
如分子遗传学差别较大,可认为双原发,如遗传学差别较小,则不能轻易下达判断,此患者治疗较为合理。
最后,是来自信阳市中心医院王贝教授,为我们带来一例肺癌患者的全程治疗分享。

患者 女 61岁 无吸烟史
2018-06出现咳嗽,刺激性干咳,偶有痰中带血,伴胸闷、心悸,在新县人民医院行胸部CT示:左肺舌叶周围性肺癌,建议结合病理学检查。予以抗感染治疗后出院,期间症状反复出现;
2018-10出现胸闷、胸痛症状,继续在当地医院治疗(具体不详),症状未见减轻。
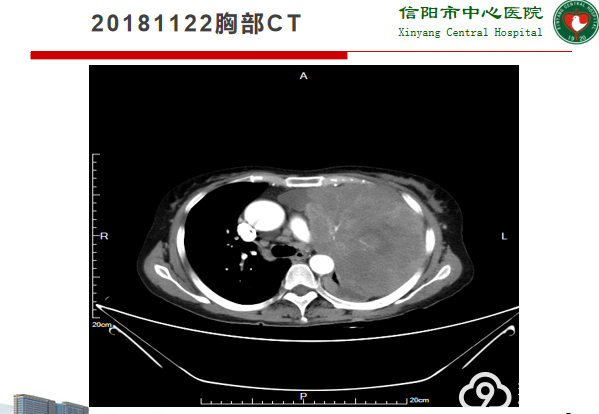
2018-11-22来我院行胸腹部CT示:
1、左侧胸腔占位,考虑恶性,胸膜间皮瘤侵及左肺及左主支气管可能性大,建议结合病理。
2、右肺下叶炎症。
3、左侧胸腔大量积液。
4、腹部CT未见异常
双侧胸廓不对称,纵隔右侧移位,左侧胸腔一巨大团块状高密度影,大小约13.8cm×9.4cm×16.6cm(前后径×左右径×上下径),余肺组织呈受压改变,左侧胸膜呈结节样增厚,增强后呈轻度不均匀强化,内见相对低密度区。左主支气管内见结节样软组织密度影,呈轻度强化,余气管、支气管通畅,纵隔内未见明显肿大淋巴结,左侧胸膜腔见明显积液征象。

头颅MRI示多发腔隙性脑梗死。
ECT示:肺性骨病可能。
临床分期诊断:
左肺腺癌Ⅳ期(cT4N0M1a 胸腔积液)
治疗经过
在等待基因检测结果期间,2018-12-7予以“培美曲塞0.7+卡铂400mg”方案化疗一周期,出现Ⅳ°骨髓抑制(中性粒细胞0.34*10^9/L、血小板6*10^9/L),并发热,最高烧至40.2℃,经对症治疗后好转。
第一次基因检测结果:
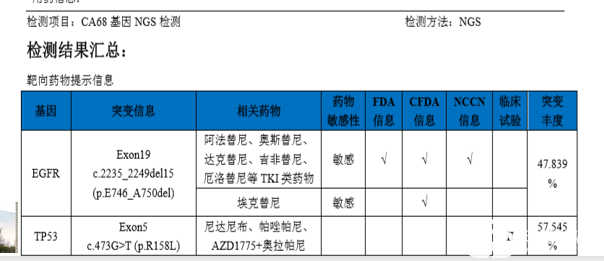
2019-01-24开始口服“吉非替尼”。
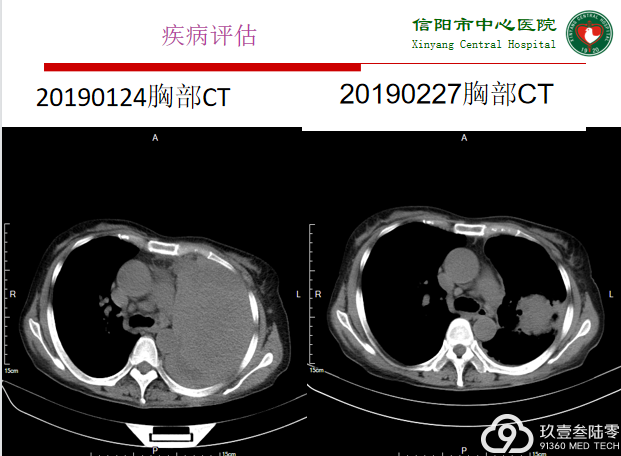
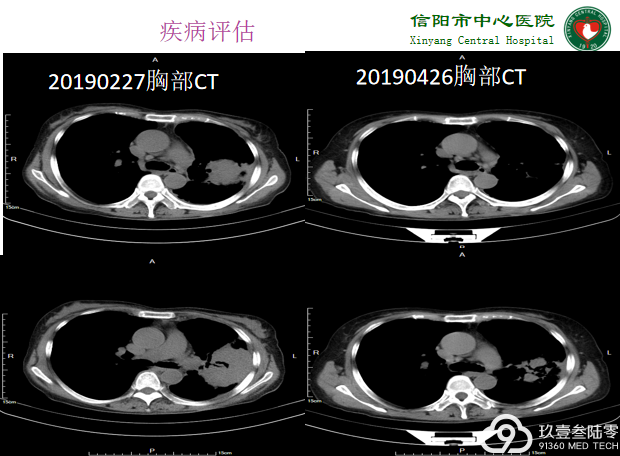
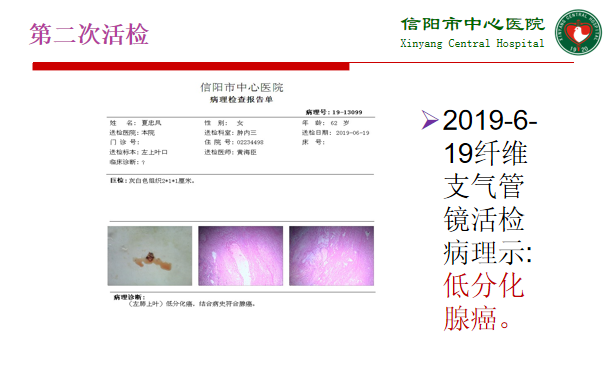
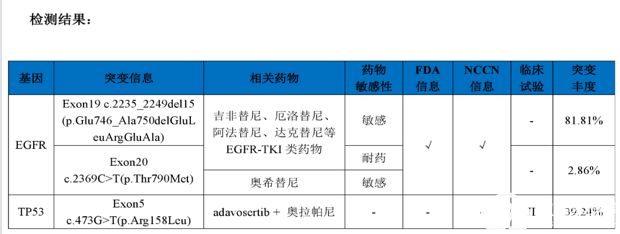
2019-7口服“奥希替尼80mg qd”
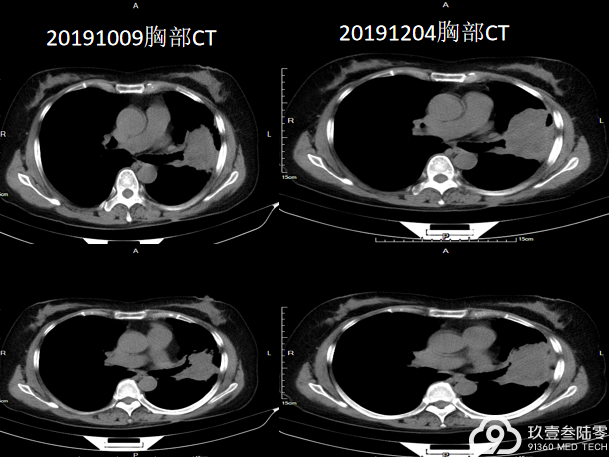

于2020-01-20、2020-2-15、2020-3-14、2021-4-10、2020-5-4行“依托泊苷+卡铂”化疗5周期;
期间反复出现Ⅳ°骨髓抑制,末次化疗结束后患者出现重度贫血、血小板减低。
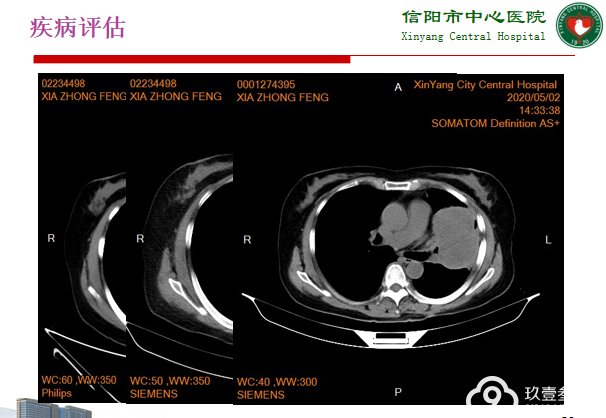
患者PS评分2分,无法继续耐受化疗;2020-5-27开始口服“安罗替尼 12mg QD”治疗。2021-8-10出现头晕、行走不稳。入院后查CT、MRI疾病进展
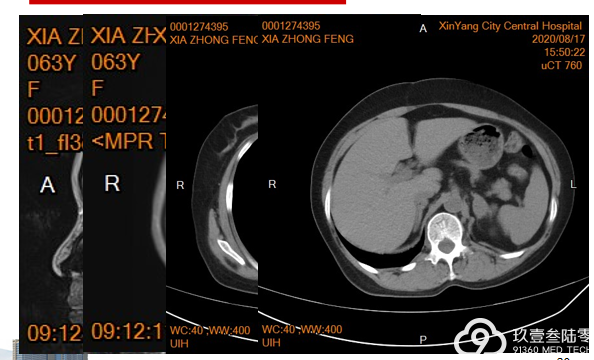
王贝教授带了了一例左肺腺癌Ⅳ期 低分化腺癌的复杂病例,并将临床中遇到的问题带入病例,引发在座专家们的热辣探讨。
本病例专家讨论要点
1、患者一代、三代的PFS均较短,是肿瘤异质性原因还是其他原因?TP53扮演什么角色?
2、在确定为小细胞肺癌后是否有必要再次基因检测?
专家讨论概要
1、TP53在病例中扮演着重要的角色,双重打击可能造成愈后不良与早期耐药,建议进行再一次的基因检测。
2、此病例较为复杂,可能会出现腺癌合并小细胞癌的可能,建议再次基因检测。可能对化疗不耐受,患者的治疗过程较为艰难,再次基因检测选择合适的治疗,对于患者生活质量可能会较好。
本次区域肺癌诊疗病理基地巡讲会——河南场暂时落下帷幕,精准治疗离不开精准的检测,选择合适的检测方式,为患者带来更精准的治疗选择与获益!

