

专题一中国非小细胞肺癌分子病理检测临床实践指南解读
首先是来自解放军总医院董周寰教授,为我们带来中国非小细胞肺癌分子病理检测临床实践指南解读。
NSCLC分子病理检测的临床意义
随着少见基因异常的不断发现以及靶向药物获得性耐药机制的完善,临床对基因检测的内涵提出来了更多的需求。免疫治疗尤其是抗PD-1/PD-L1抑制剂的发展也显著改善了部分NSCLC患者预后,如何筛选免疫治疗潜在获益人群成为新的挑战。
我国肺腺癌患者常见基因异常谱系与西方人群存在较大差异,选择准确、快速、恰当的检测方法,才能全面筛选出靶向药物的目标人群。
检测的标准化可提升检测结果的准确性,使患者更大程度上获益
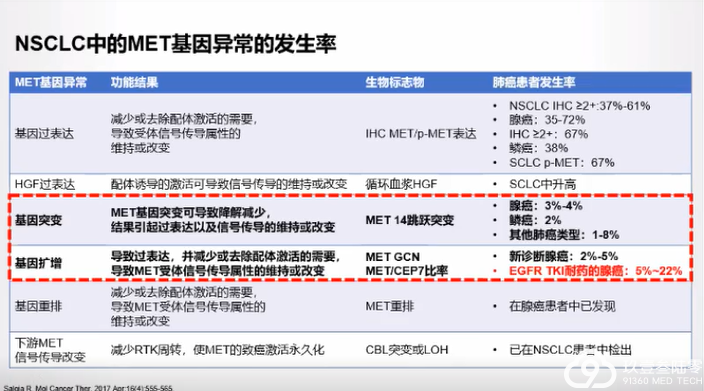
我国NSCLC患者基因变异情况

拟接受靶向治疗的肺浸润性腺癌 (或包括含腺癌成分的 NSCLC) 患者需进行靶分子基因检测。
经活检组织病理学证实为非腺性的晚期 NSCLC 患者可推荐进行靶分子基因检测。
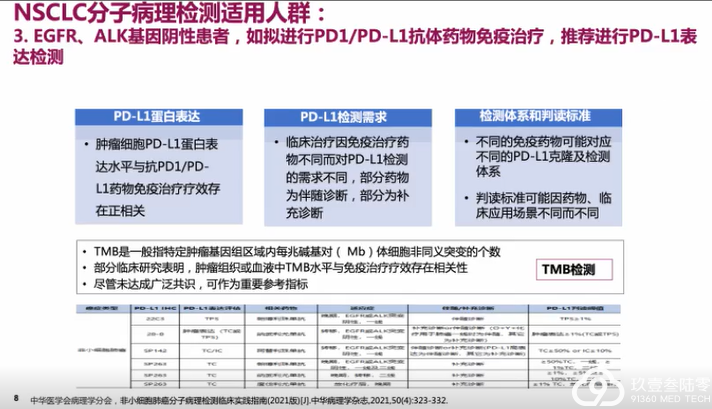
所有 EGFR、ALK 基因变异阴性晚期 NSCLC 患者,如拟进行PD1/PD-L1 抗体药物免疫治疗,推荐进行 PD-L1 表达检测。
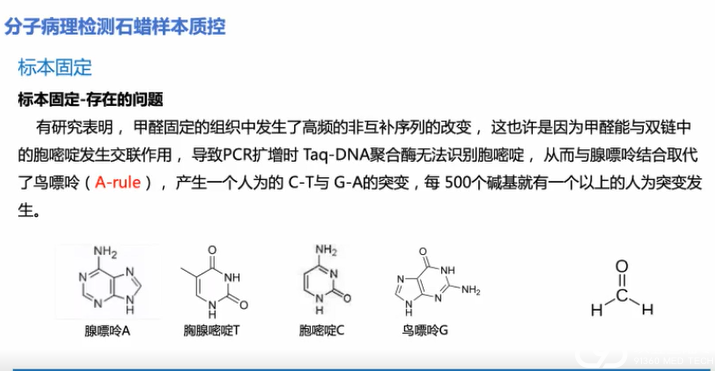
因活检标本组织小,组织中肿瘤细胞含量相对少,因此,合理化及最大化使用该活检组织获得明确病理组织类型诊断及完成靶分子基因检测尤为重要,主要根据以下三点来选择最佳的分子病理检测方法。
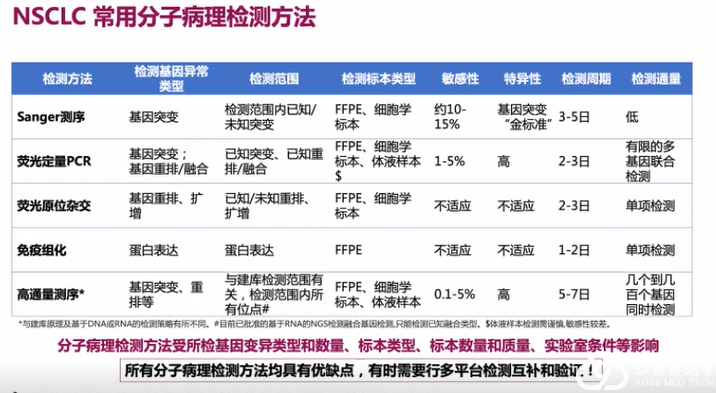
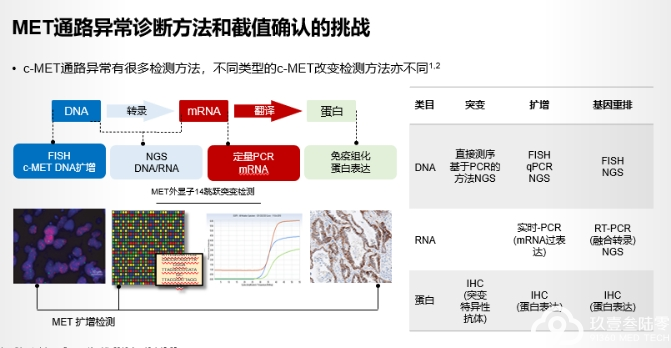
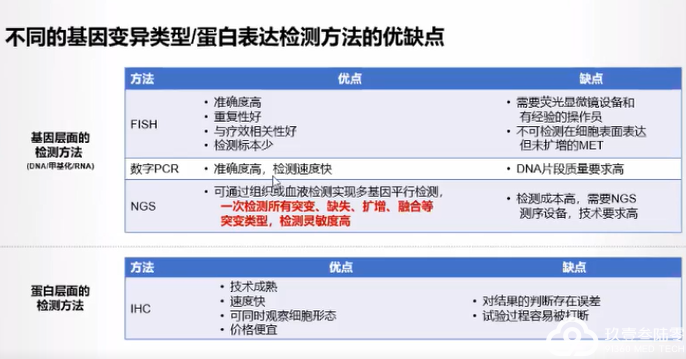
NSCLC常用分子病理检测方法
每种检测方法具有不同的优缺点,需根据检测内容及临床需求选择恰当的检测方法。

临床常见送检标本类型
肿瘤组织
优先使用肿瘤组织标本进行基因检测;对于手术标本,优先选取肿瘤细胞比例较高的标本进行基因检测;若肿瘤细胞比例较低,可通过富集,以保证检测结果的准确可靠。
细胞学标本
包括胸水、经皮肺穿活检、支气管内超声引导细针穿刺活检(EBUS FNA)、痰和肺泡灌洗液;需制作成石蜡包埋标本,进行肿瘤细胞比例评估,满足检测要求后可进行检测。
血液/脑脊液检测
少数客观上不能获得组织或细胞学标本的晚期肺癌患者,推荐血液检测;部分晚期发生脑膜转移的NSCLC患者,脑脊液对颅内肿瘤ctDNA具有富集作用,可通过腰椎穿刺获取脑脊液进行相关基因检测;血液和脑脊液中的ctDNA含量很低,其基因检测具有较高的特异性,但灵敏性较差。
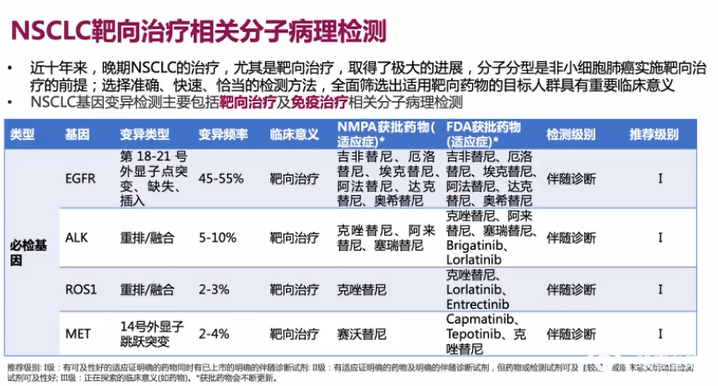
NSCLC 常见靶分子基因变异
EGFR


ALK


PD-L1 表达检测



NTRK

其他靶分子



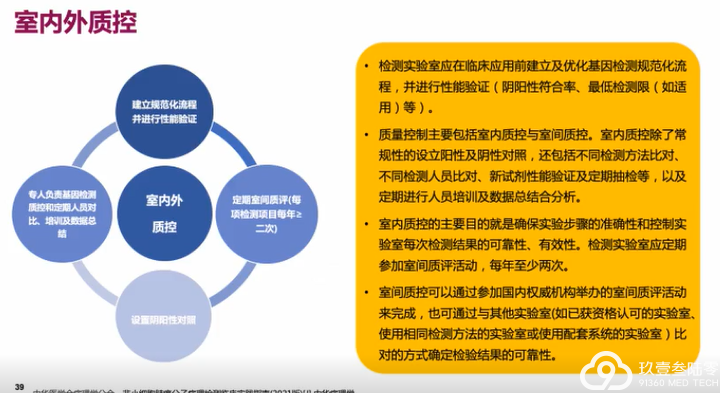
建立包括临床医师、病理医师、分子检测及生物信息学分析人员等在内的分子肿瘤团队(MTB)及相关运行机制,加强临床病理沟通。

专题二分子标志物指导下的肺癌精准治疗进展
来自哈尔滨医科大学附属肿瘤医院洪璇教授为我们带来分子标志物指导下的肺癌精准治疗进展。
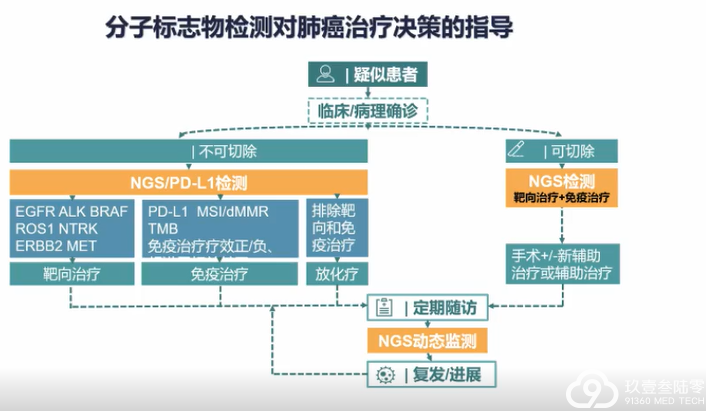
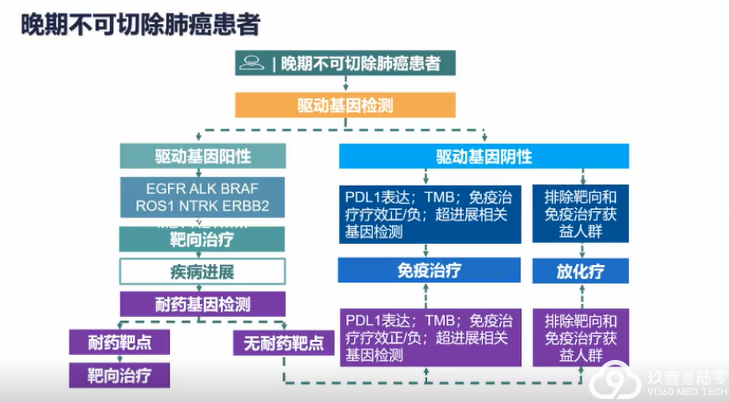
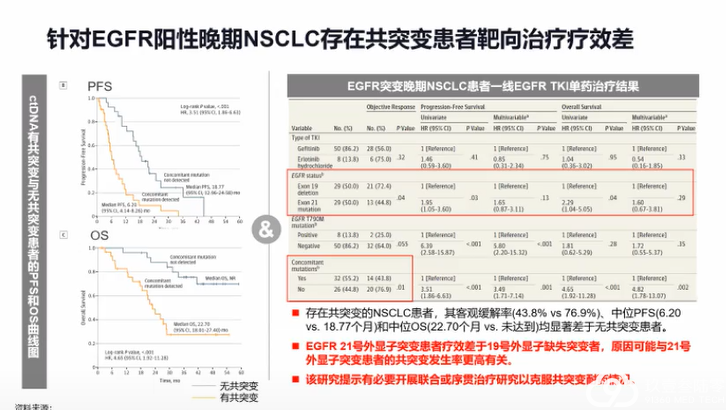
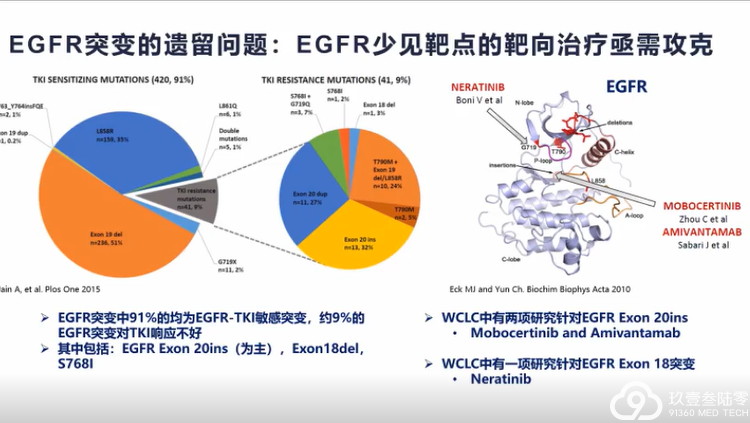
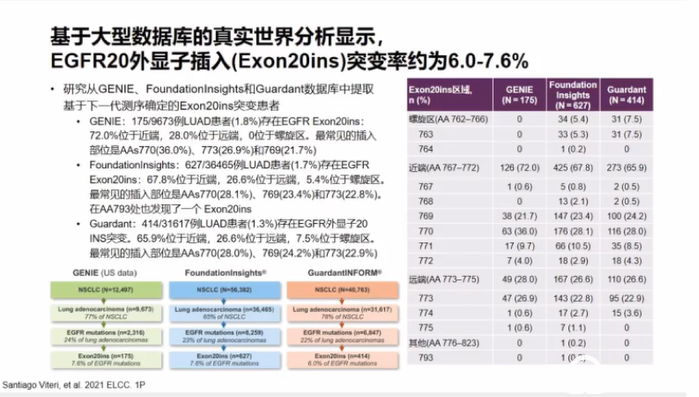

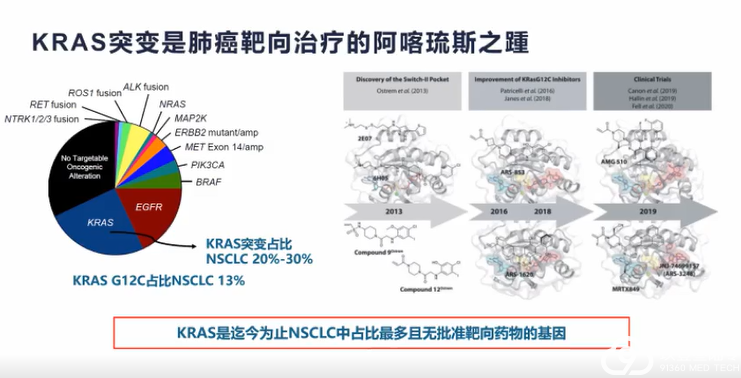
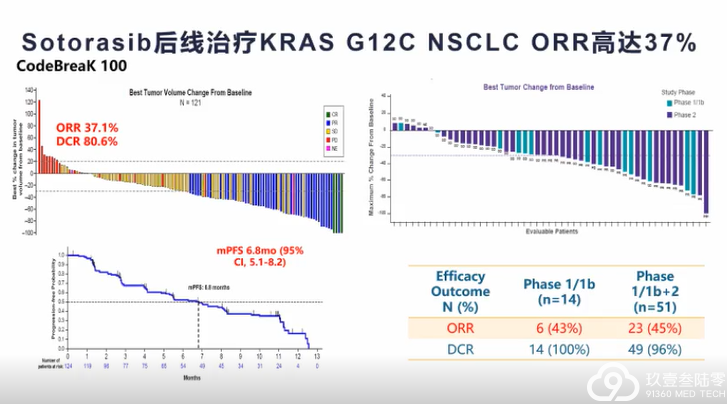
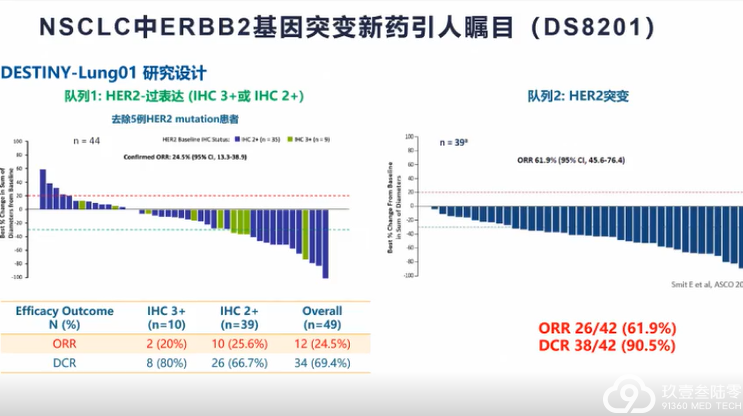
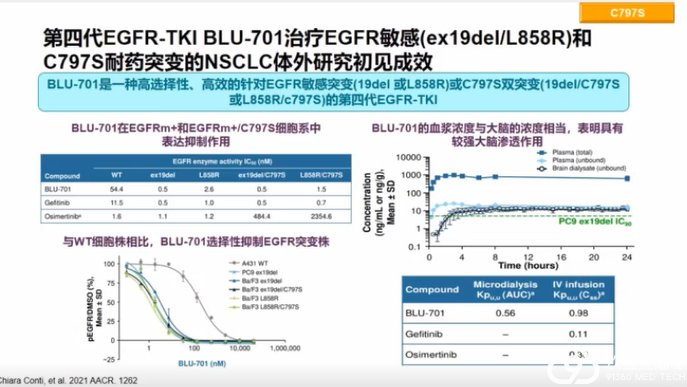
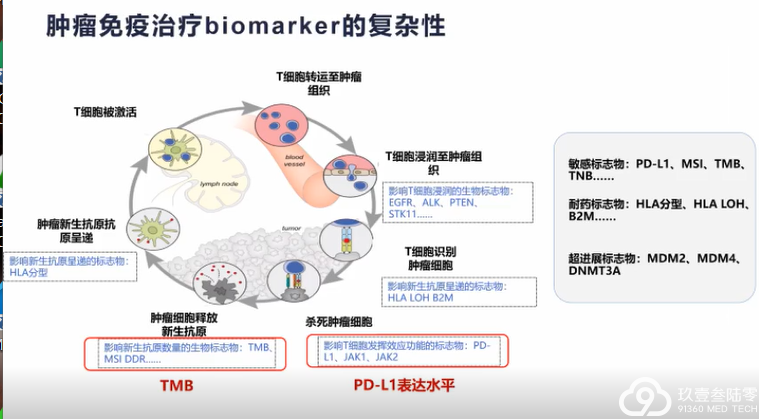
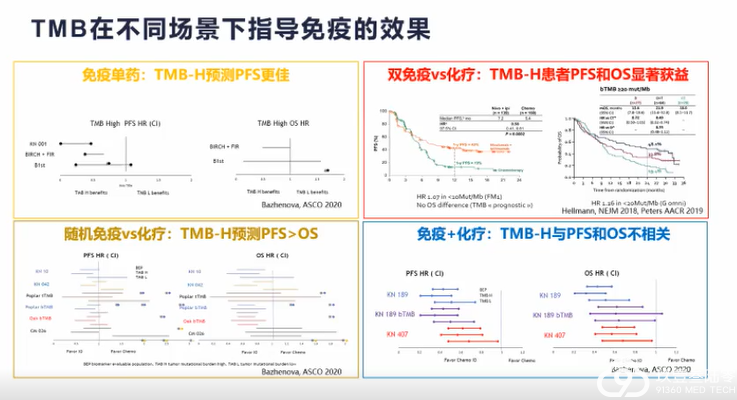
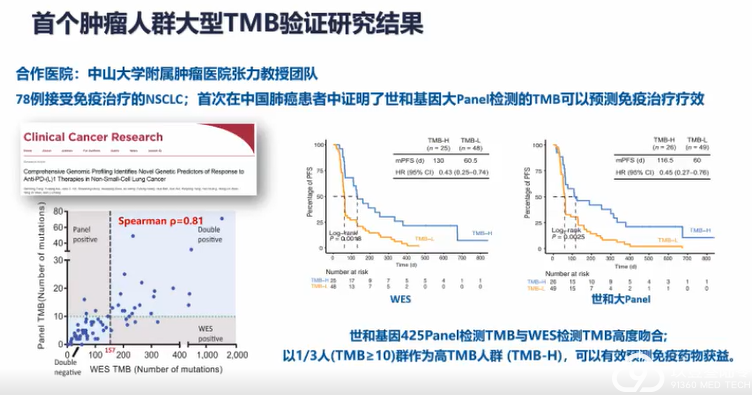
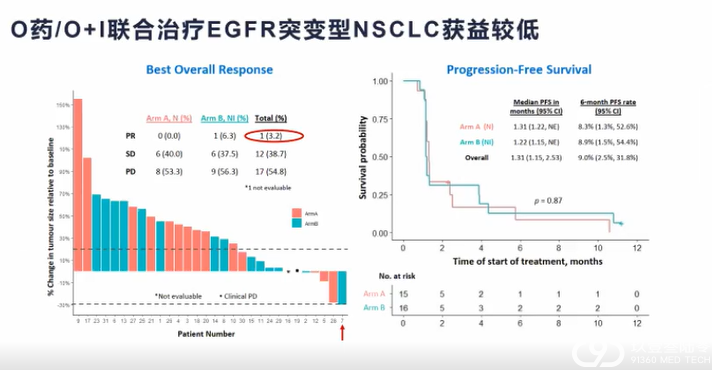
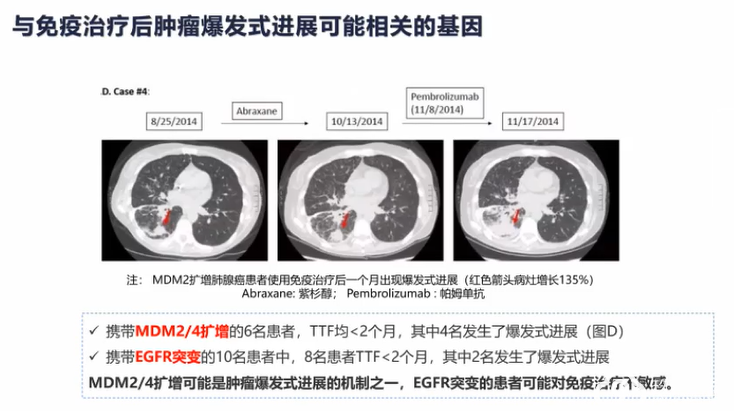
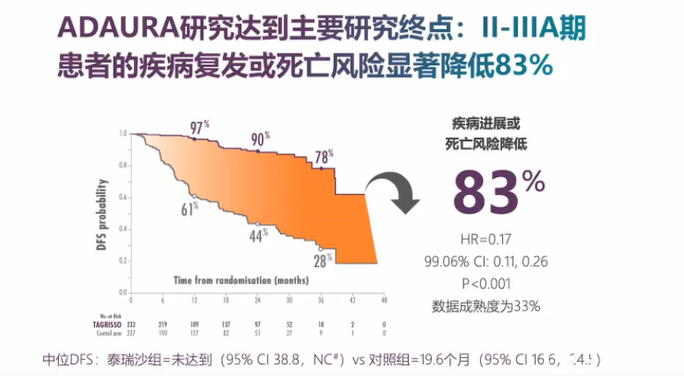
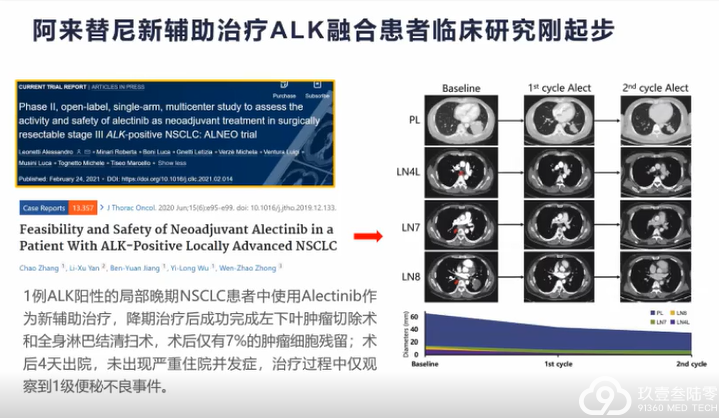
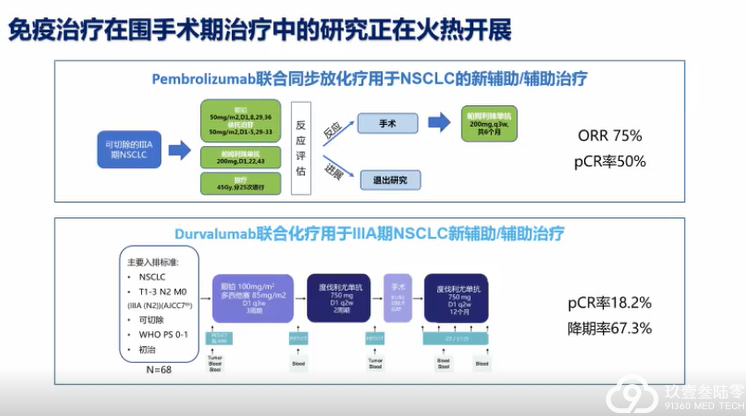
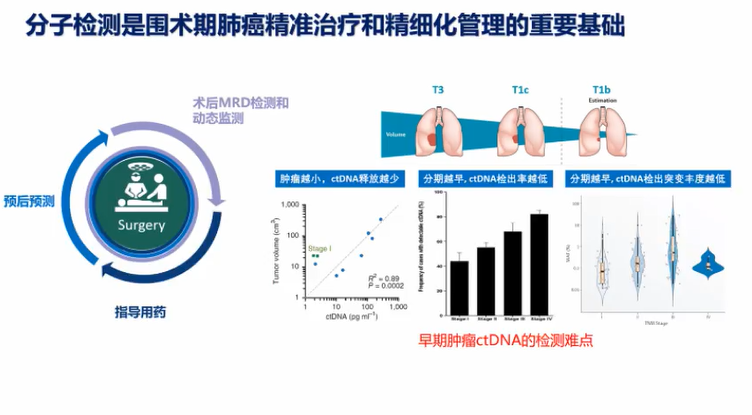
肺癌临床治疗的选择越来越多样,靶向、免疫治疗模式在肺癌患者不同治疗期都有望带来生存获益。
分子标志物检测对不同分期肺癌靶向治疗和免疫治疗具有重要价值,结合患者临床和分子特征可以辅助细分患者人群,监测预后,预测患者复发风险,指导临床治疗决策,助力肺癌的精准治疗和精细化管理。
精准治疗时代离不开分子标记物,全程管理的最初掌握人是分子病理!进行精准治疗需要临床的积极配合,术后患者检测都为我们带来了新的需求与挑战,洪璇教授为我们带来了精彩的分享。
专题三MET在NSCLC中的意义和检测方法
来自哈医大附属第二医院韩桂萍教授为我们带来MET在NSCLC中的意义和检测方法。

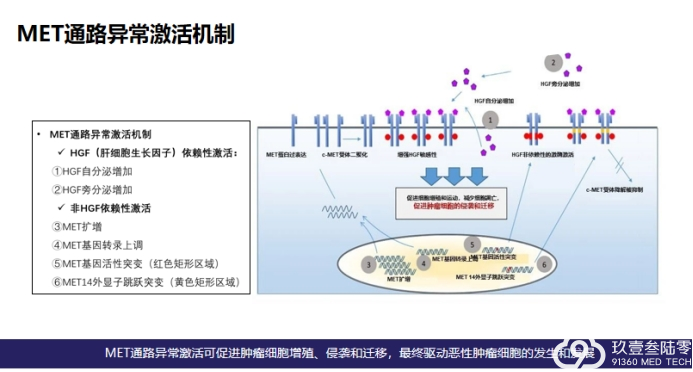
MET基因信号传导通路
首要环节:HGF与MET基因(SEMA区)特异性结合。
激酶激活:酪氨酸残基自身磷酸化,激活酪氨酸激酶。
下游多种信号通路被激活:
RAS-RAF-MAPK信号通路:参与细胞生长增殖
PI3K-AKT信号通路:参与细胞生存
PI3K-FAK信号通路:促进细胞迁移,具有侵袭特
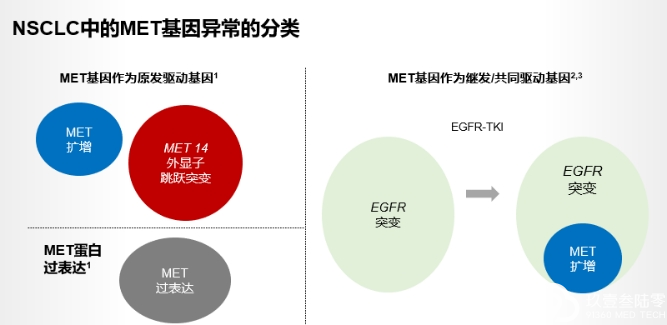
常见于老年(>70岁)、有吸烟史、晚期疾病的患者,预后不佳
与其他基因变异相互排斥,如EGFR、ALK、ROS1
同时合并MET扩增:15%~20%
细胞表面RTK聚集引起的EGFR致癌信号通路的解聚,促进MET介导的旁路信号通路的独特生化途径 (旁路激活)


在肿瘤细胞的胞质和细胞膜均可见cMET染色
磷酸化的cMET染色主要集中在面对肺泡间隙的膜上
不同IHC的检测判读标准
H scoring 标准:
(低值%)×1+(中值%)×2+(高值%)×3
结果从0-300
H分值≥75%考虑为阳性
Clinical scoring 标准
弱(+1), 中(+2), 强(+3)
阳性:≥50%的细胞染色为+2,+3
阴性:肿瘤细胞染色或<50%的肿瘤细胞染色为阴性或等距染色
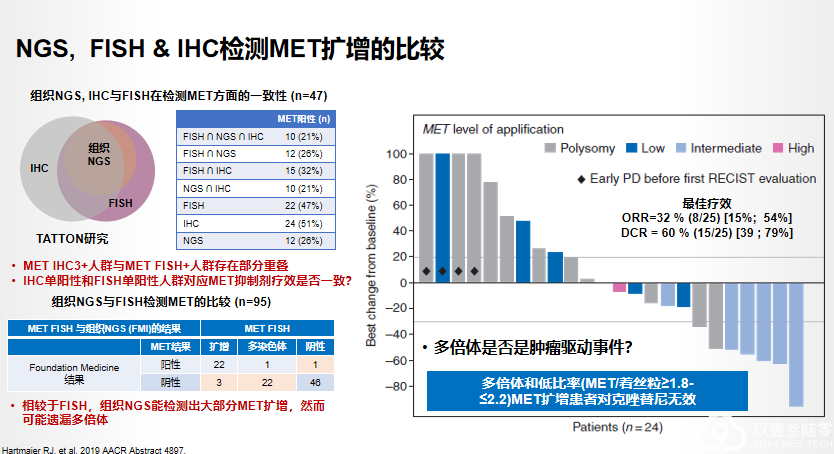
MET在NSCLC中的意义与检测方法:总结
MET作为NSCLC的驱动基因之一,已经得到越来越多的关注,成为近年来的研究热点。
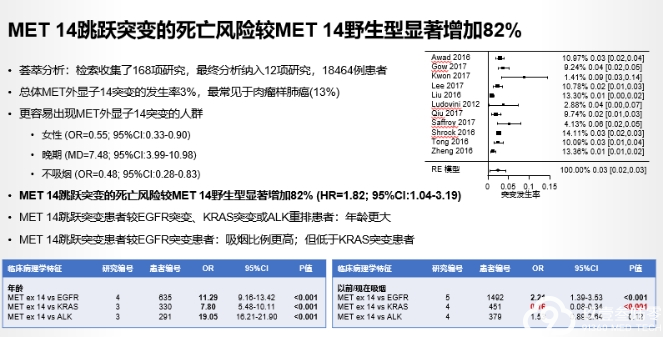
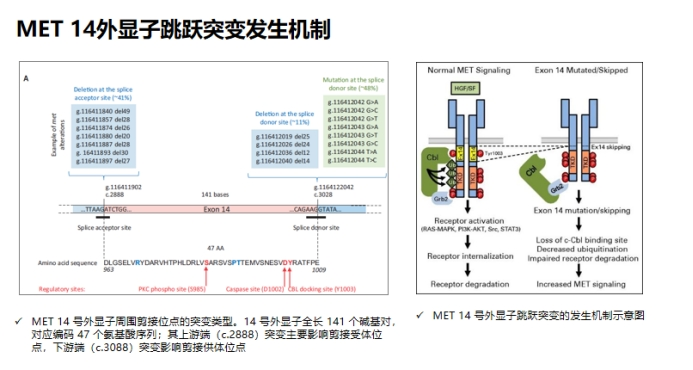
c-MET外显子14跳跃突变:重要的治疗靶点
c-MET外显子14跳跃突变在晚期NCLC的发生率为~3%,在肺肉瘤样肿瘤患者中可高达30%。
MET抑制剂的疗效与MET外显子14跳跃突变发生的区域无关。
采用RT-PCR、基于RNA或DNA的NGS的诊断方法具有高度的一致性。
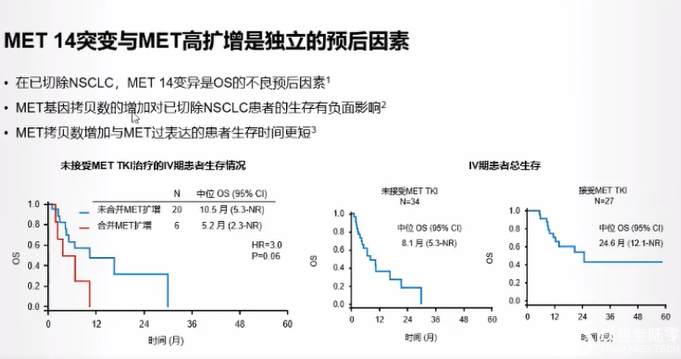
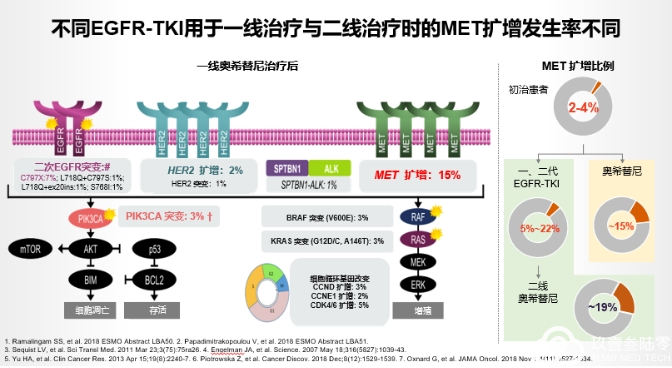
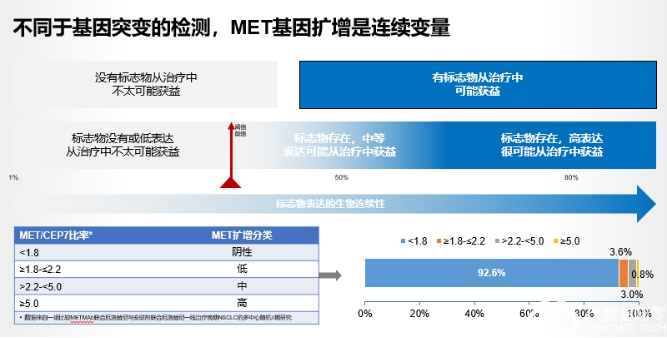
c-MET扩增:重要的耐药机制
c-MET扩增在接受过一、二代和三代EGFR-TKI治疗晚期EGFR突变患者的发生率分别为5%-22%和~19%。
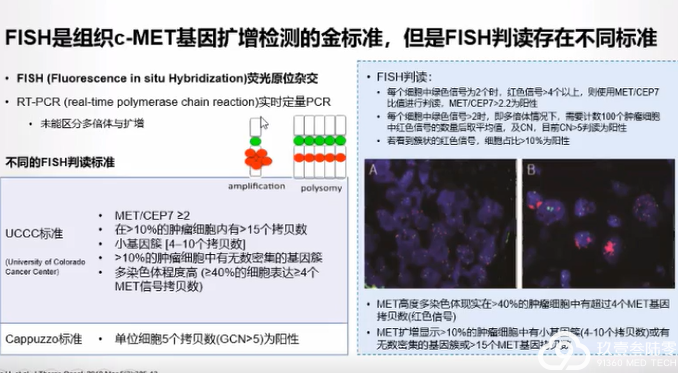
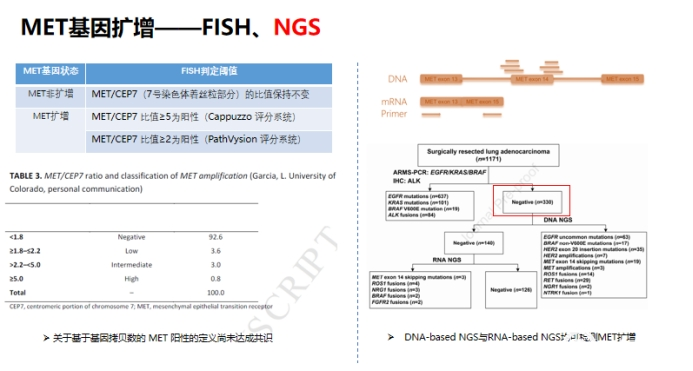
FISH、NGS、IHC都可以用于MET扩增的检测,其中组织FISH是扩增检测的金标准。
MET扩增的血液检测,临床需求大但是技术仍不成熟。
MET扩增是我们目前十分关注的罕见突变,药物也正在普及与推广,在后续检测过程中对MET基因的检测与方法做了详细的分享,韩桂萍教授为我们带来了精彩的分享。
专题四NGS助力MET突变NSCLC患者的精准治疗
来自北大荒集团总医院王艳峰教授为我们带来NGS助力MET突变NSCLC患者的精准治疗。

MET已成为NSCLC精准治疗的重要靶点
NSCLC NCCN指南:
首次增加MET Exon 14 kipping突变的治疗方案
2020 NSCLC CSCO指南:也将MET14外显子跳跃列入常规检测推荐

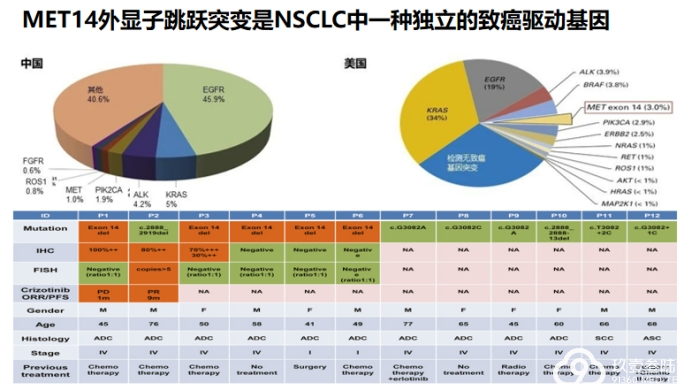
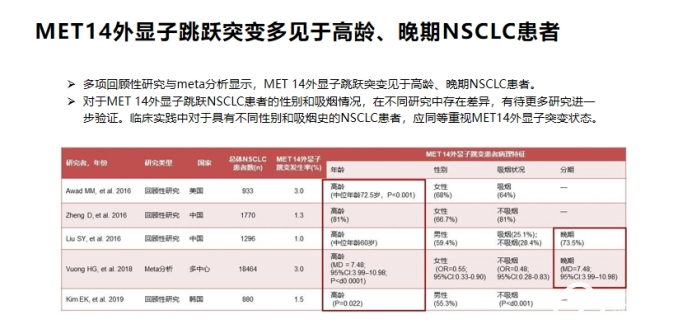
Awad等对933例非鳞状非小细胞肺癌分析,有28例鉴定出MET外显子14突变。
而在中国人群中,Liu等分析了968例中国NSCLC患者的DNA,发现仅有12例患者具有MET 14外显子跳跃突变,占腺癌患者的0.9%,明显低于高加索人群的发病率。
对于免疫治疗,MET 14外显子跳跃突变患者中位PFS仅1-2个月。
三、雨后春笋
困难虽然有,但办法总比困难多!
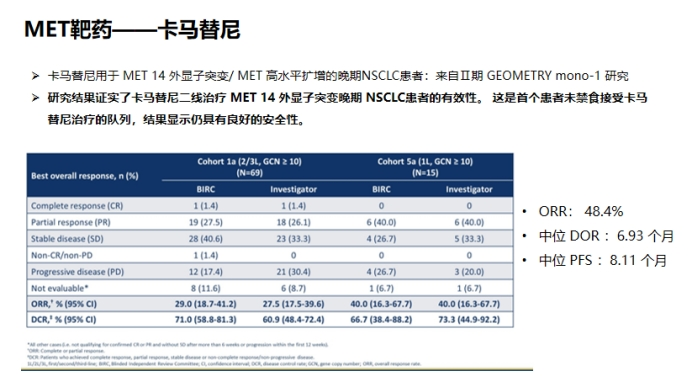
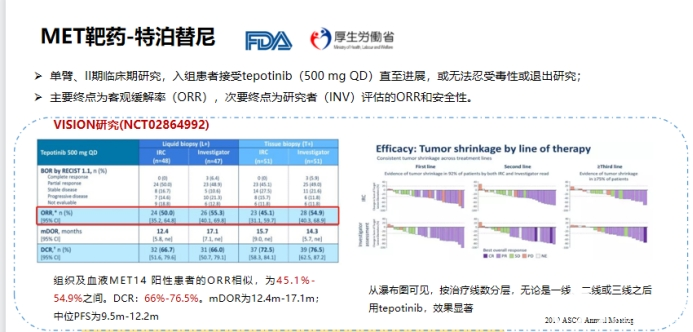
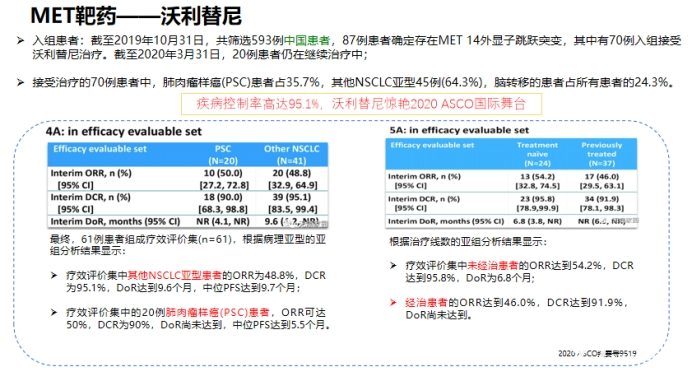
沃利替尼单药治疗既往全身性治疗失败或无法接受化疗的MET外显子14跳变NSCLC患者,显示出颇具前景的的抗肿瘤活性及可接受的耐受性。
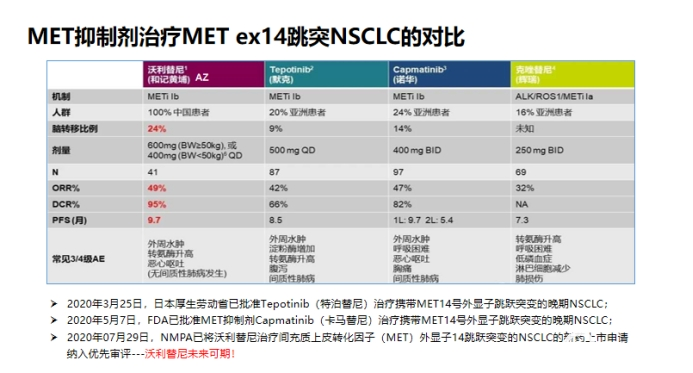
MET检测存在的难点国内对于 MET 通路突变的临床检测率较低,CSCO 指南目前也暂无针对该突变的相关诊疗推荐
没有共识!对于 MET 扩增或蛋白过表达,常用的原位杂交(FISH)法,NGS或免疫组化,结果判定的cut-off值尚未达成统一的共识,不同临床研究采用的截断值标准有待统一;



本次区域肺癌诊疗病理基地巡讲会暂时落下帷幕,分子病理与组织病理的相互融合等都是为了给予患者更加精准的治疗。精准治疗离不开精准的检测,期待未来哈尔滨病理发展如雨后春笋逐渐提升,为更多患者带来获益!

